Ngày 11 tháng 12 năm 2020, Cục Quản lý Thực phẩm và Dược phẩm Mỹ phê duyệt vắc xin COVID-19 đầu tiên, do công ty dược phẩm Pfizer và BioNTech đồng nghiên cứu và phát triển. Gọi là đầu tiên vì chúng ta không tính các vắc xin của Nga hay Trung Quốc, không trải qua nghiên cứu và phát triên theo quy định và tiêu chuẩn của FDA nên không biết được nó ra sao. Ngày 18 tháng 12, chỉ một tuần sau đó, vắc xin thứ hai cũng đã được FDA phê duyệt, do công ty Moderna nghiên cứu và phát triển.
Đây là dấu hiệu đáng mừng, khiến nhiều người và quốc gia trên thế giới có thể thấy được ánh sáng le lói phía cuối đường hầm, ngày mà dịch COVID toàn cầu có thể bắt đầu được đẩy lùi. Tuy nhiên, không vì vậy mà chúng ta nên lơ là mất cảnh giác, vì việc tiêm chủng cho nhiều người sẽ mất thời gian, không ngày một ngày hai được.
Vắc xin là nền tảng cho sức khỏe cộng đồng hiện đại.
Nhiều bằng chứng từ thế kỷ 20 cho thấy, khi việc tiêm chủng được tiếp nhận rộng rãi, nó có thể cứu sống hàng triệu người bằng cách loại bỏ hoặc giảm nguy cơ bùng phát bệnh truyền nhiễm. Các bệnh như bại liệt (polio) hay bệnh đậu mùa (smallpox) gần như được loại bỏ hoàn toàn trên thế giới. Bệnh bạch hầu (diphtheria) hay sởi (measles) cũng được giảm vô cùng đáng kể nhờ kế hoạch tiêm chủng cho trẻ em.
Nhưng vắc-xin được phát triển như thế nào và hoạt động của chúng ra sao vẫn còn xa lạ với nhiều người. Ngoài ra, diễn biến và ảnh hưởng của đại dịch COVID-19 lẫn tốc độ phát triển vắc-xin khiến nhiều người trong chúng ta thấy mình đang ở trong một lãnh thổ xa lạ và không thoải mái. Trường đại học cũ của mình Northeastern University, bao gồm cả trường dược Bouvé College of Health Sciences vừa mới cho ra đời một chương trình ngắn miễn phí giúp chia sẻ thông tin chính xác, đáng tin cậy về vắc xin. Mình dịch ra những phần quan trọng cho mọi người cùng đọc.
Muốn xem bản chính bằng tiếng Anh, có thể truy cập tại đây https://www.northeastern.edu/covid-19-how-to-be-safe-and-resilient/vaccinations/#/
Vắc xin hoạt động như thế nào?
Vắc xin hoạt động bằng cách giảm nguy cơ nhiễm trùng thông qua việc kích thích hệ thống phòng thủ tự nhiên trong cơ thể.
Khả năng mà cơ thể chúng ta có để chống lại nhiễm trùng thường được gọi là khả năng miễn dịch (immunity). Để hiểu đầy đủ cách hoạt động của vắc-xin, trước tiên chúng ta phải hiểu cơ thể con người phản ứng với các bệnh nhiễm trùng như thế nào.
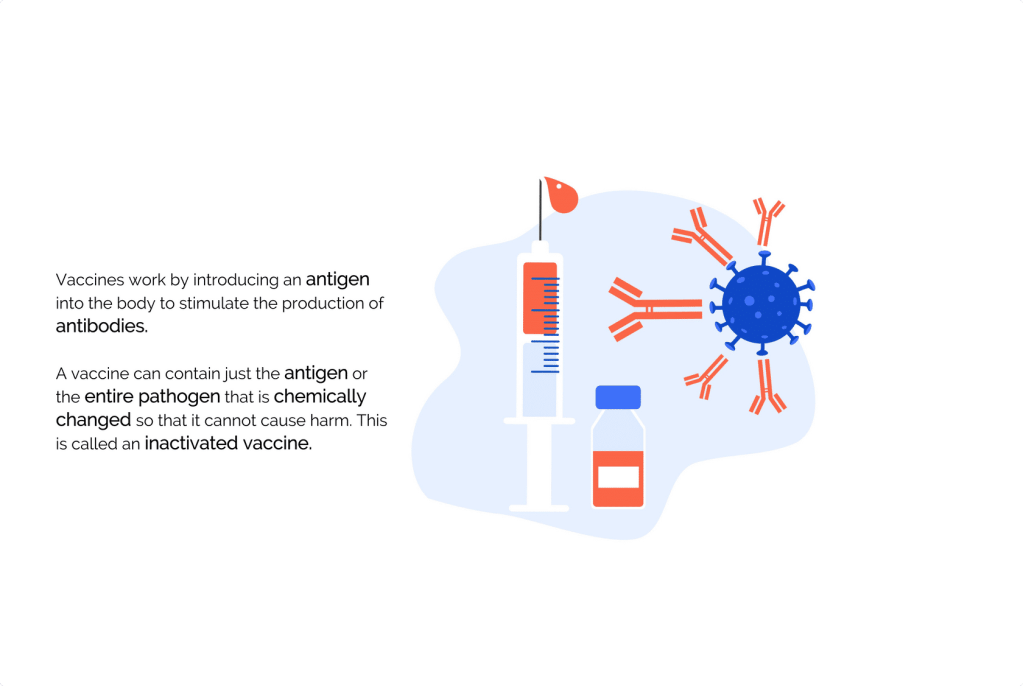
Một sinh vật gây bệnh thường được gọi là một mầm bệnh (pathogen). Mầm bệnh xâm nhập vào cơ thể và sinh sôi để gây nhiễm trùng. Các mầm bệnh khác nhau sử dụng các cách khác nhau để sinh sản. Một mầm bệnh có nhiều bộ phận. Phần mầm bệnh mà cơ thể ta nhắm đến để tấn công được gọi là kháng nguyên (antigen). Để chống lại kháng nguyên, cơ thể tạo ra một kháng thể (antibody). Kháng thể gắn vào kháng nguyên để tiêu diệt mầm bệnh.
Khi bị nhiễm trùng, cơ thể sản sinh ra rất nhiều kháng thể. Theo thời gian, khi hết nhiễm trùng, các kháng thể sẽ bị loại bỏ. Tuy nhiên, cơ thể cũng sản sinh ra các tế bào ghi nhớ (memory cells), cho phép cơ thể nhanh chóng sản xuất kháng thể mới sau đó, nếu kháng nguyên xuất hiện trở lại. Vắc xin hoạt động bằng cách đưa một kháng nguyên vào cơ thể để kích thích sản xuất kháng thể.
Vắc xin có cơ cấu như thế nào?
Vắc xin có thể chỉ chứa kháng nguyên, hoặc toàn bộ mầm bệnh đã được thay đổi về mặt hóa học để không thể gây hại. Đây được gọi là vắc xin bất hoạt (inactivated vaccine).
Một số loại vắc xin cần nhiều hơn một liều để tạo ra đủ kháng thể để bảo vệ chống lại mầm bệnh. Khi được tiêm vắc xin, ta có thể bị đau tại chỗ tiêm, sốt và ớn lạnh. Những triệu chứng này có thể tương tự như dấu hiệu nhiễm trùng và do đó mọi người nhầm tưởng rằng họ đã bị nhiễm trùng khi tiêm vắc-xin. Những triệu chứng này là bằng chứng vắc xin đang hoạt động.
Trường hợp bị nhiễm trùng sau khi chủng ngừa là có thể xảy ra. Điều này có thể là do thời gian cần thiết để phát triển kháng thể chưa đủ, hoặc thực tế là không có vắc xin nào hiệu quả 100%.
Vắc xin giúp ngăn ngừa bệnh, và gián tiếp bảo vệ những người không thể tiêm chủng
Tiêm phòng là một bước quan trọng để giảm nhu cầu cách ly và các biện pháp khác được sử dụng để chống nhiễm trùng và lây lan. Chúng ta được bảo vệ khỏi nhiễm trùng khi các kháng thể được phát triển, có thể do bị nhiễm bệnh hoặc vì đã được tiêm chủng ngừa.
Không phải ai cũng có thể được tiêm chủng. Tuỳ theo loại vắc xin khác nhau, tuỳ tiền sử bệnh án, tuổi tác, trường hợp cá nhân, một số người không thể được tiêm chủng và phải nhờ sự bảo vệ gián tiếp từ những người được tiêm chủng.
Khi một số lượng đáng kể các cá nhân trong cộng đồng được bảo vệ, mầm bệnh không thể truyền sang những người khác. Sự bảo vệ gián tiếp (indirect protection) này thường được gọi là miễn dịch bầy đàn (herd immunity). Khả năng miễn dịch của bầy đàn rất quan trọng, vì nó có thể bảo vệ những người không thể tiêm chủng vì các tình trạng sức khỏe khác của họ.
Muốn tham khảo thêm về khuyến cáo tiêm chủng của từng loại vắc xin, mọi người có thể tham khảo ở đây https://www.cdc.gov/vaccines/vpd/should-not-vacc.html
- COVID-19 vắc xin (Phần 2): Quá trình phát triển vắc xin theo quy định Mỹ
- COVID-19 vắc xin (Phần 3): Vắc xin mới từ mRNA là như thế nào?
- COVID-19 vắc xin (Phần 4): Lợi ích và tác dụng phụ của vắc xin , cuộc sống sau vắc xin
—
Nếu các bạn có câu hỏi thì comment dưới hoặc Facebook Page của trang. Nếu có đăng lại bài, xin vui lòng dẫn nguồn tên mình và địa chỉ của trang. Cảm ơn mọi người đã theo dõi!
-Ngọc Bích, PharmD, RPh
Nguồn: COVID-19 Vaccines 101
Tham khảo thêm dữ liệu từ CDC của Mỹ và tổ chức Y Tế Thế Giới WHO